クラミジア感染症
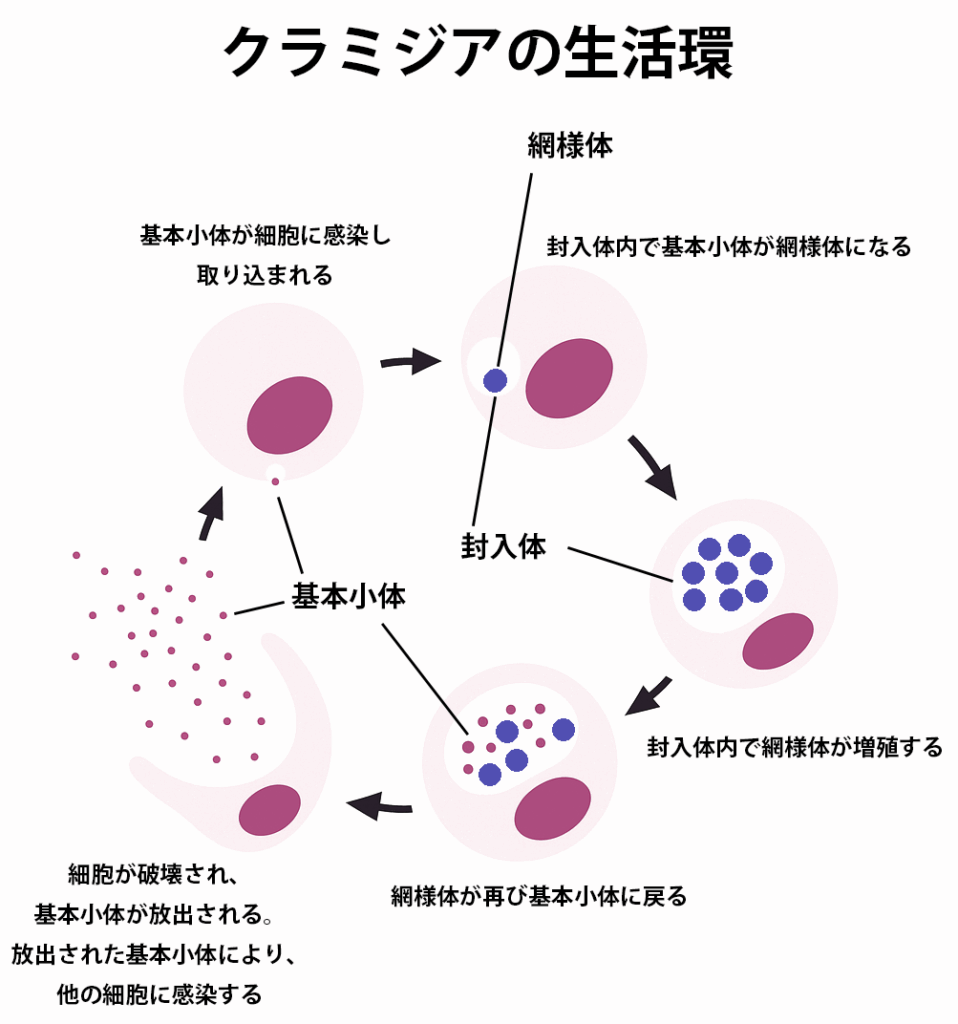
クラミジアは特殊な生物で細胞壁をもたず、細胞内でのみ増殖をする微生物です。感染性のある基本小体が細胞に感染し取り込まれ、封入体の中で網様体といわれる感染性はないものの増殖をする形に変化をし増殖をします。その後、網様体は基本小体に戻り、細胞を破壊し、放出されることで他の細胞に感染をします。この特殊性から効果のある抗生物質が限られます。
クラミジア感染症は、「クラミジア・トラコマティス(Chlamydia trachomatis)」という細菌によって引き起こされる性感染症(STI:Sexually Transmitted Infection)の1種です。特に若年層の間で感染者が多く、性感染症の中で最も罹患率の高い感染症です。1度の性行為での感染率は30~50%といわれ、感染率が高いものの自覚症状のない無症候性感染が多いため、知らない間にパートナーにうつしてしまったり、放置して重篤な合併症を引き起こしたりするケースも少なくありません。
クラミジアに感染すると自然治癒することはほとんどなく、抗生物質の治療が必要となります。淋菌感染者の20~30%程度はクラミジアとの混合感染をしているといわれ、淋病症状が先行して出現する場合があります。また、性感染症に罹患し、性器の粘膜が炎症を起こした状態となるとHIVなど他の性感染症に非常に感染しやすい状態となるため、早期の発見、治療が重要となります。
感染をすると、クラミジア性尿道炎(男性)、クラミジア性子宮頚管炎(女性)、咽頭クラミジア(男性・女性)、クラミジア直腸炎(男性・女性)などの病気を起こし、進行すると精巣上体炎(男性)、卵管炎などの骨盤内付属器炎(女性)などを起こし不妊の原因となることがあります。
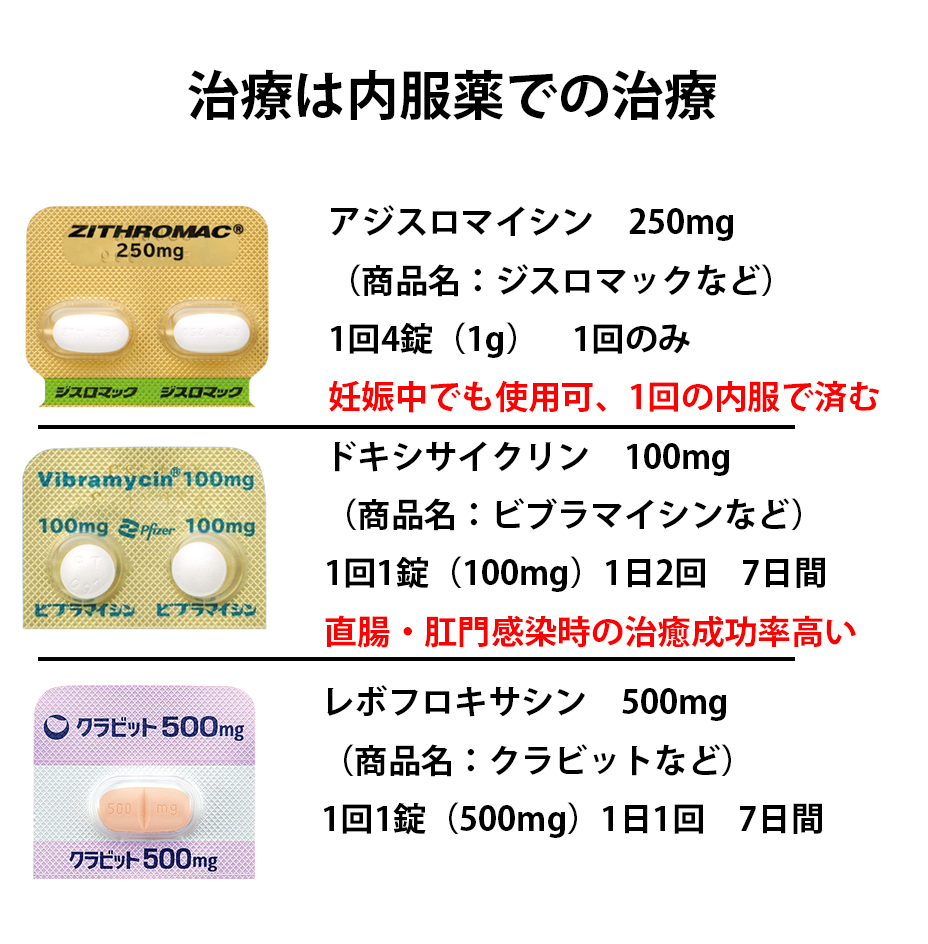
治療はクラミジアは細胞壁をもたない細菌のため、細胞壁に作用するペニシリン系、セフェム系は無効となるため、淋菌感染症で使用されるセフトリアキソンは効きません。使用される抗生物質はテトラサイクリン系のドキシサイクリン(商品名:ビブラマイシン)、マクロライド系のアジスロマイシン(商品名:ジスロマック)、キノロン系のレボフロキサシン(商品名:クラビット)が主に用いられます。
感染予防にはワクチンはありませんが、性行為後72時間以内にドキシペップを内服することにより、88%の予防効果があるといわれています。
クラミジア感染症
クラミジア性尿道炎(男性)
原因
クラミジアが尿道の粘膜に侵入をし、増殖をし感染することで発症をします。男性の約50%は無症状ともいわれています。
感染経路
クラミジア・トラコマティスという細菌が「粘膜どうしの接触」で感染をします。クラミジア性尿道炎は感染者の体液(精液、尿道・膣分泌液、唾液など)が粘膜に触れることで、尿道に菌が侵入し増殖することで感染が成立します。
- 性交(膣性交・アナルセックス・オーラルセックス)
- 性的な粘膜接触(性器と性器、性器と口、性器と肛門など)
- 性交類似行為(素股など)でも粘膜が触れ合えば感染の可能性があります
クラミジアは体外環境に弱く、空気や水の中ではすぐに死滅するため、以下のような状況での感染はまずありません。
- 浴槽の共用、温泉、プール、シャワー
- トイレの便座やウォシュレットの水流
- ペットボトルやコップの回し飲み、食器の使い回し
潜伏期間
感染機会から症状が出るまで1~3週間で2週間前後が多いです。症状が出ない場合も多く、感染時期がはっきりとしないことが多いといわれています。
症状
排尿時の違和感や軽い痛みが出現します。尿道口からやや透明な粘液~漿液性の分泌物を認めます。淋菌が原因となる場合は、発症までの期間がクラミジアと比べて短く、膿性で痛みが強いといわれています。
検査可能時期
感染機会の翌日から
検査方法
尿検査を行います
健康診断で行われる中間尿ではなく初尿(最初に排出された尿)での検査を行います。初尿は、尿道からの分泌物や細胞が多く含まれます。中間尿の場合は尿道内を洗い流した後の尿となるため、クラミジアが検出されにくく、偽陰性(本当は陽性なのに誤って陰性と出てしまう)の原因となる可能性があります。
保険診療では核酸検出で保険請求を行えるのが1部位のみとなるため、尿と咽頭(うがい液)の検査を同時に行う場合は自費での検査となります。
※いわゆる即日検査は全て自費の検査となります。即日検査はイムノクロマト法などを使用したキット検査となり、数十分程で検査結果が出るため、受診当日にすぐ検査、治療を行うことができます(混合診療はできないため、自費での検査の結果、同日治療を行う場合は自費の治療となります)。症状が無い場合やスクリーニングでの検査では感染をしていても陽性と出てこない「偽陰性」の可能性が高く、スクリーニング検査や治癒確認検査には適していません。
検査費用
初診料・検査費用等で3割負担の場合、自己負担額は1500円~2000円前後となります。
保険点数および先発薬の薬価の参考(2025年6月時点)
初診料 291点
再診料 75点
クラミジア・トラコマチス核酸検出 188点
淋菌及びクラミジア・トラコマチス同時核酸検出 262点
※他に時間外対応加算や外来管理加算などの加算が加わる場合があります。
ジスロマック250mg 1錠 145.4円
ビブラマイシン100mg 1錠 22円
クラビット500mg 1錠 115.2円
検査は「核酸検出法(PCR法が多いです)」による検査を行います。PCR法とはクラミジアに特異的な遺伝子を増幅させ検出する検査となるため、非常に感度が高い検査となります。外部機関に委託することが多いため、検査結果が出るまで数日要するため日数はクリニックによって異なります。陽性の場合はクラミジアの治療を行います。
治療法
抗生物質の内服治療になります。診察によりクラミジア性尿道炎が強く疑われる際はクラミジア性尿道炎としてすぐに治療を開始しますが、症状が乏しいもしくはない場合は検査結果を待ち治療を開始します。
クラミジアは細胞壁をもたない細菌のため、細胞壁に作用するペニシリン系、セフェム系は無効となります。使用される抗生物質はニューキノロン系、テトラサイクリン系、マクロライド系になります。
抗生物質
アジスロマイシン(先発薬:ジスロマック)250mg 1回4錠 1回のみ
ドキシサイクリン(先発薬:ビブラマイシン)100㎎ 1回1錠 1日2回 7日間
レボフロキサシン(先発薬:クラビット)500mg 1回1錠 1日1回 7日間 など
アジスロマイシンは良く使用される抗生物質の1つとなり、女性の方では妊娠中でも使用が可能な抗生物質となります。1回の内服で1週間効果が持続するため、治療が1回の内服で完結し飲み忘れが起こりません。直腸クラミジアに対してはドキシサイクリンよりも効果が低いことが示唆されているため、行為の内容から直腸感染も疑われる場合はドキシサイクリンの内服の方が適しているといわれています。
ドキシサイクリンはアジスロマイシンと比べて直腸感染や咽頭感染時の治療成功率が高いといわれており、直腸感染や咽頭感染が疑われる際に使用される抗生物質です。また、アジスロマイシンで治療失敗した際の次の選択肢としても用いられます。アメリカでのCDCのガイドラインではドキシサイクリンでのクラミジアの治療が、咽頭感染や直腸感染時にアジスロマイシンより効果的であることから、クラミジア感染の第一選択として推奨されています。
どの抗生物質を使用しても治療成功率は100%ではありません。パートナーへの感染や進行を防ぐために、体内からクラミジアがいなくなった「完治」を確認する治癒確認検査を行う必要があります。
治療費用
使用する抗生物質の種類、先発品やジェネリックか、院内処方か院外処方かによって費用が変わります。
再診時、院内処方で3割負担の場合は、500円前後ぐらいとなります。
郵送検査、他院での検査(自費、保険問わず)で検査結果が陽性の場合、治療は保険で可能となりますが、本人の検査結果かどうかがわかる「氏名が明記された検査結果」(オンライン確認の結果であれば、オンライン上の画像)を持参し受診が必要となります。
治癒確認検査
クラミジアの治療後2~3週間後に治癒確認検査を受け、体内からクラミジアがいなくなった「完治」になったかの確認を行いましょう。
治療終了後すぐに検査を受けてしまうと、治っている状態であっても菌の死骸が検査で検出されてしまうことで陽性とでてしまう「偽陽性」となってしまうことがあります。
治癒確認の重要性
クラミジア性尿道炎の治癒をせずに進行してしまうもしくは治療後も治癒確認検査を行わずに体内から完全に排除されずに残存していて進行してしまう(治癒失敗)と、睾丸の付け根あたりの違和感や残尿感、下腹部不快感などの症状が出現する前立腺炎や陰嚢の腫れや痛み、発熱の症状が出現する精巣上体炎の原因となります。
中年以下発症での精巣上体炎の原因の多くがクラミジアといわれています。
クラミジア性子宮頚管炎(女性)
原因
クラミジアが子宮頚管の粘膜に侵入をし、増殖をし感染することで発症をします。
感染経路
クラミジア・トラコマティスという細菌が「粘膜どうしの接触」で感染をします。クラミジア性子宮頚管炎は感染者の体液(精液、尿道・膣分泌液、唾液など)が粘膜に触れることで、子宮頚管部に菌が侵入し増殖することで感染が成立します。
- 性交(膣性交)
- 性的な粘膜接触(性器と性器、性器と口など)
- 性交類似行為(素股など)でも粘膜が触れ合えば感染の可能性があります
クラミジアは体外環境に弱く、空気や水の中ではすぐに死滅するため、以下のような状況での感染はまずありません。
- ペットボトルやコップの回し飲み、食器の使い回し
- 浴槽の共用、温泉、プール、シャワー
- トイレの便座やウォシュレットの水流
潜伏期間
感染機会から症状が出るまで1~3週間で2週間前後が多いです。症状が出ない場合も多く、感染時期がはっきりとしないことが多いといわれています。
症状
排尿時の違和感や軽い痛みが出現します。おりものの量の増加や性状の変化、外陰部のかゆみ、性交時痛などの症状が出現します。
検査可能時期
感染機会の翌日から
検査方法
膣ぬぐい液による検査を行います。
綿棒を子宮に入り口に入れ、膣からの分泌物を綿棒で採取して検査を行います。 ご自身での採取が可能で痛みは伴いません。血液が混入してしまうと正確な検査ができなくなってしまうため、生理時以外での検査となります。
保険診療では核酸検出で保険請求を行えるのが1部位のみとなるため、膣ぬぐい液と咽頭(うがい液)の検査を同時に行う場合は自費での検査となります。
※いわゆる即日検査は全て自費の検査となります。即日検査はイムノクロマト法などを使用したキット検査となり、数十分程で検査結果が出るため、受診当日にすぐ検査、治療を行うことができます(混合診療はできないため、自費での検査の結果、同日治療を行う場合は自費の治療となります)。症状が無い場合やスクリーニングでの検査では感染をしていても陽性と出てこない「偽陰性」の可能性が高く、スクリーニング検査や治癒確認検査には適していません。
検査費用
初診料・検査費用等で3割負担の場合、自己負担額は1500円~2000円前後となります。
保険点数および先発薬薬価の参考(2025年6月時点)
初診料 291点
再診料 75点
クラミジア・トラコマチス核酸検出 188点
淋菌及びクラミジア・トラコマチス同時核酸検出 262点
※他に時間外対応加算や外来管理加算などの加算が加わる場合があります。
ジスロマック250mg 1錠 145.4円
ビブラマイシン100mg 1錠 22円
クラビット500mg 1錠 115.2円
検査は「核酸検出法(PCR法が多いです)」による検査を行います。PCR法とはクラミジアに特異的な遺伝子を増幅させ検出する検査となるため、非常に感度が高い検査となります。外部機関に委託することが多いため、検査結果が出るまで数日要するため日数はクリニックによって異なります。陽性の場合はクラミジアの治療を行います。
治療法
抗生物質の内服治療になります。クラミジア性子宮頚管炎が強く疑われる際はすぐに治療を開始しますが、多くの場合淋菌などの他の性感染症とほぼ症状が変わらないことが多いため、検査結果を待っての治療となることが多いです。クラミジアは細胞壁をもたない細菌のため、細胞壁に作用するペニシリン系、セフェム系は無効となるため、使用される抗生物質はニューキノロン系、テトラサイクリン系、マクロライド系になります。
抗生物質
アジスロマイシン(先発薬:ジスロマック)250mg 1回4錠 1回のみ
ドキシサイクリン(先発薬:ビブラマイシン)100㎎ 1回1錠・1日2回 7日間
レボフロキサシン(先発薬:クラビット)500mg 1回1錠 1日1回 7日間 など
アジスロマイシンは良く使用される抗生物質の1つとなり、女性の方では妊娠中でも使用が可能な抗生物質となります。1回の内服で1週間効果が持続するため、治療が1回の内服で完結し飲み忘れが起こりません。直腸クラミジアに対してはドキシサイクリンよりも効果が低いことが示唆されているため、行為の内容から直腸感染が疑われる場合はドキシサイクリンの内服の方が適しています。
ドキシサイクリンはアジスロマイシンと比べて直腸感染や咽頭感染時の治療成功率が高いといわれており、直腸感染や咽頭感染が疑われる際に使用される抗生物質です。また、アジスロマイシンで治療失敗した際の次の選択肢としても用いられます。アメリカでのCDCのガイドラインではドキシサイクリンでのクラミジアの治療が、咽頭感染や直腸感染時にアジスロマイシンより効果的であることから、クラミジア感染の第一選択として推奨されています。
どの抗生物質を使用しても治療成功率は100%ではありません。パートナーへの感染や進行を防ぐために、体内からクラミジアがいなくなった「完治」を確認する治癒確認検査を行う必要があります。
治療費用
使用する抗生物質の種類、先発品やジェネリックか、院内処方か院外処方かによって費用が変わります。
再診時、院内処方で3割負担の場合は、500円前後ぐらいとなります。
郵送検査、他院での検査(自費、保険問わず)で検査結果が陽性の場合、治療は保険で可能となりますが、本人の検査結果かどうかがわかる「氏名が明記された検査結果」(オンライン確認の結果であれば、オンライン上の画像)を持参し受診が必要となります。
治癒確認検査
クラミジアの治療後2~3週間後に治癒確認検査を受け、体内からクラミジアがいなくなった「完治」になったかの確認を行いましょう。
治療終了後すぐに検査を受けてしまうと、治っている状態であっても菌の死骸が検査で検出されてしまうことで陽性とでてしまう「偽陽性」となってしまうことがあります。
治癒確認の重要性
クラミジア性子宮頚管炎の治癒をせずに進行してしまうもしくは治療後も治癒確認検査を行わずに体内から完全に排除されずに残存していて進行してしまう(治癒失敗)と、子宮内膜炎による不正出血や骨盤内付属器炎(卵巣炎や卵管炎)、激しい腹痛となる肝周囲炎(Fitz-Hugh-Curtis症候群)などを起こすことがあります。卵管炎が進行し両側の卵管が癒着のため閉塞すると不妊症の原因となることもあります。また、卵管の炎症は卵子を運ぶ機能が低下し、卵管妊娠(子宮外妊娠)を起こす可能性があります。
咽頭クラミジア(男性・女性)
原因
クラミジアが咽頭の粘膜に侵入をし、増殖をし感染することで発症をします。
感染経路
クラミジア・トラコマティスという細菌が「粘膜どうしの接触」で感染をします。クラミジア性尿道炎は感染者の体液(精液、尿道・膣分泌液、唾液など)が粘膜に触れることで、咽頭に菌が侵入し増殖することで感染が成立します。
- 性交(オーラルセックス)
- 性的な粘膜接触(性器と口、肛門と口など)
- ディープキス(唇を軽く合わせるフレンチ・キスでの感染リスクは低いといわれています)
クラミジアは体外環境に弱く、空気や水の中ではすぐに死滅するため、以下のような状況での感染はまずありません。
- ペットボトルやコップの回し飲み、食器の使い回し
- 浴槽の共用、温泉、プール、シャワー
- トイレの便座やウォシュレットの水流
潜伏期間
感染機会から症状が出るまで1~3週間で2週間前後が多いです。症状が出ない場合も多く、感染時期がはっきりとしないことが多いといわれています。
症状
感染をしても無症状のことが多いです。のどの違和感、咽頭痛、リンパ節の腫れなどいわゆる風邪様症状を起こします。風邪と似ているため気づかれないことが多いです。咽頭感染は特徴的な症状が乏しいことからパートナーへの感染源の1つとなっているといわれています。
クラミジア感染者の10~20%で咽頭からクラミジアが検出されるといわれています。
検査可能時期
感染機会の翌日から
検査方法
うがい液による検査を行います。
検査用のコップの中にある液体を口にふくみガラガラとうがいをし、液体をコップに戻します。
保険診療では核酸検出で保険請求を行えるのが1部位のみとなるため、尿や膣ぬぐい液と咽頭(うがい液)の検査を同時に行う場合は全て自費での検査となります。
※いわゆる即日検査は全て自費の検査となります。即日検査はイムノクロマト法などを使用したキット検査となり、数十分程で検査結果が出るため、受診当日にすぐ検査、治療を行うことができます(混合診療はできないため、自費での検査の結果、同日治療を行う場合は自費の治療となります)。症状が無い場合やスクリーニングでの検査では感染をしていても陽性と出てこない「偽陰性」の可能性が高く、スクリーニング検査や治癒確認検査には適していません。
検査費用
初診料・検査費用等で3割負担の場合、自己負担額は1500円~2000円前後となります。
保険点数および先発薬薬価の参考(2025年6月時点)
初診料 291点
再診料 75点
クラミジア・トラコマチス核酸検出 188点
淋菌及びクラミジア・トラコマチス同時核酸検出 262点
※他に時間外対応加算や外来管理加算などの加算が加わる場合があります。
ジスロマック250mg 1錠 145.4円
ビブラマイシン100mg 1錠 22円
クラビット500mg 1錠 115.2円
検査は「核酸検出法(PCR法が多いです)」による検査を行います。PCR法とはクラミジアに特異的な遺伝子を増幅させ検出する検査となるため、非常に感度が高い検査となります。外部機関に委託することが多いため、検査結果が出るまで数日要するため日数はクリニックによって異なります。陽性の場合はクラミジアの治療を行います。
治療法
抗生物質の内服治療になります。咽頭クラミジアが強く疑われる際はすぐに治療を開始しますが、多くの場合は症状がいわゆる風邪とかわらず、非特異的なため、検査結果を待っての治療となることが多いです。クラミジアは細胞壁をもたない細菌のため、細胞壁に作用するペニシリン系、セフェム系は無効となるため、使用される抗生物質はニューキノロン系、テトラサイクリン系、マクロライド系になります。
抗生物質
アジスロマイシン(先発薬:ジスロマック)250mg 1回4錠 1回のみ
ドキシサイクリン(先発薬:ビブラマイシン)100㎎ 1回1錠・1日2回 7日間
レボフロキサシン(先発薬:クラビット)500mg 1回1錠 1日1回 7日間 など
アジスロマイシンは良く使用される抗生物質の1つとなり、女性の方では妊娠中でも使用が可能な抗生物質となります。1回の内服で1週間効果が持続するため、治療が1回の内服で完結し飲み忘れが起こりません。直腸クラミジアに対してはドキシサイクリンよりも効果が低いことが示唆されているため、行為の内容から直腸感染が疑われる場合はドキシサイクリンの内服の方が適しています。
ドキシサイクリンはアジスロマイシンと比べて直腸感染や咽頭感染時の治療成功率が高いといわれており、直腸感染や咽頭感染が疑われる際に使用される抗生物質です。また、アジスロマイシンで治療失敗した際の次の選択肢としても用いられます。アメリカでのCDCのガイドラインではドキシサイクリンでのクラミジアの治療が、咽頭感染や直腸感染時にアジスロマイシンより効果的であることから、クラミジア感染の第一選択として推奨されています。
どの抗生物質を使用しても治療成功率は100%ではありません。パートナーへの感染や進行を防ぐために、体内からクラミジアがいなくなった「完治」を確認する治癒確認検査を行う必要があります。
治療費用
使用する抗生物質の種類、先発品やジェネリックか、院内処方か院外処方かによって費用が変わります。
再診時、院内処方で3割負担の場合は、500円前後ぐらいとなります。
郵送検査、他院での検査(自費、保険問わず)で検査結果が陽性の場合、治療は保険で可能となりますが、本人の検査結果かどうかがわかる「氏名が明記された検査結果」(オンライン確認の結果であれば、オンライン上の画像)を持参し受診が必要となります。
治癒確認検査
クラミジアの治療後2~3週間後に治癒確認検査を受け、体内からクラミジアがいなくなった「完治」になったかの確認を行いましょう。
治療終了後すぐに検査を受けてしまうと、治っている状態であっても菌の死骸が検査で検出されてしまうことで陽性とでてしまう「偽陽性」となってしまうことがあります。
治癒確認の重要性
咽頭クラミジアは無症状もしくは症状があっても風邪様症状のことが多いため、クラミジアと疑われずに治癒をせずに経過してしまうことが多いです。他部位でクラミジアが検出され治療後でも、咽頭クラミジアも治癒しているとは限らないため、疑わしい場合は咽頭の検査と治癒確認検査を行い、完治を確認しないと治療失敗時に咽頭からパートナーへうつしてしまうといった感染拡大をしてしまいます。また、パートナーの咽頭クラミジアを介して尿道や子宮頚管部への感染を繰り返してしまう可能性もあります。
クラミジア直腸炎(男性・女性)
肛門ぬぐい液による検査を行い診断しますが、検査は保険適応となっておらず自費の検査となります。肛門から綿棒を挿入して分泌液を採取し、「核酸検出法(PCR法が多いです)」による検査を行います。
クラミジア直腸炎とは、クラミジアが、肛門や直腸に感染して起こる炎症性疾患です。特に、肛門を介した性行為によって感染することが多く、男性同性間性行為(MSM:Men who have Sex with Men)の間で多く報告されています。また、女性でも性器からの感染が肛門・直腸に波及することがあり、クラミジアに感染した腟分泌液が肛門周囲を汚染することによる感染や性器感染からリンパ行性に感染することがあります。
感染をしても無症状のことが多いです。肛門の痛みや痒み、繰り返す軽度の下痢、粘血便、出血などをおこすといわれていますが、85%以上は感染しても無症状といわれています。直腸感染では症状が乏しいことからパートナーへの感染源となっているといわれています。クラミジア直腸炎は女性に比較的よく見られ、肛門性交が認知され広がっていることや自身の性器感染から広がる可能性があると考えられています。
直腸感染がある場合の治療薬はドキシサイクリンが第一選択となっています。クラミジア直腸炎は無症状のことが多く、クラミジアと疑われずに治癒をせずに経過してしまうことが多いです。他部位でクラミジアが検出され治療後でも、クラミジア直腸炎も治癒しているとは限らないため、疑わしい場合は肛門の検査と治癒確認検査を行い、完治を確認しないと治療失敗時に肛門・直腸からパートナーへうつしてしまうといった感染拡大をしてしまいます。また、パートナーのクラミジア直腸炎を介して尿道や子宮頚管部への感染を繰り返してしまう可能性もあります。
参照
CDC 性感染症治療ガイドライン 2021 https://www.cdc.gov/std/treatment-guidelines/chlamydia.htm?utm_source=chatgpt.com
性感染症診断・治療ガイドライン2020